Aufgaben der Pflegedienstleitung zum DNQP Expertenstandard zur Beziehungsgestaltung der Pflege von Menschen mit Demenz
von Tobias Münzenhofer
- Dem Team Orientierung schaffen, Rahmenbedingungen klären, den ersten Schritt definieren.
Fortbildung zum Artikelthema
Zur FortbildungDen Kulturwandel gestalten – Beziehungsgestaltung bei Menschen mit Demenz
Die Ergebnisse der modellhaften Implementierung des Expertenstandards Beziehungspflege bei Menschen mit Demenz des Deutschen Netzwerkes für Qualitätsentwicklung in der Pflege (DNQP) wurden im Rahmen des 21. Netzwerk-Workshops am 22. März 2019 in Osnabrück vorgestellt.
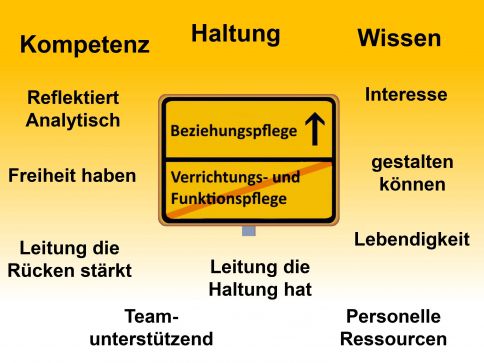
Bei Menschen mit Demenz werden Gefühle der Sicherheit und Geborgenheit erschüttert, aufgrund von Unsicherheiten, erlebter Bedrohung und Trennungssituationen. Durch Beziehungsgestaltung kann dem Menschen mit Demenz hier begegnet werden; die empfundene Lebensqualität verbessert sich.
Da Beziehung nicht wirklich standardisiert sein kann, wendet sich dieser Standard im Wesentlichen den persönlichen, professionellen und institutionellen Rahmenbedingungen zu, welche die Wahrscheinlichkeit einer gelingenden Beziehungsgestaltung erhöhen.
Nur wer selbst person-zentriert behandelt wird, kann auch person-zentriert pflegen.
→ Die Ermöglichung einer person-zentrierten Pflege ist somit primär Führungsaufgabe.
Im Vergleich bisheriger Standards werden in diesem erstmals strukturelle Qualitätskriterien wie Rahmenbedingungen beschrieben, welche für ein person-zentriertes Arbeitsfeld notwendig sind und ausschließlich in der Führungsverantwortung liegt:
Die Pflegedienstleitung fördert und unterstützt eine person-zentrierte Haltung für eine die Beziehung fördernde und gestaltende Pflege von MmD (Menschen mit Demenz) sowie ihren Angehörigen und sorgt für eine person-zentrierte Pflegeorganisation.
Die Pflege von MmD ist auf Basis eines person-zentrierten Konzepts gestaltet und verfügt über eine interdisziplinäre Verfahrensregelung, in der die Zuständigkeiten für beziehungsfördernde und -gestaltende Angebote definiert sind.
Die Pflegedienstleitung schafft Rahmenbedingungen für individuelle Information, Anleitung und Beratung von Angehörigen und stellt zielgruppenspezifische Materialien über beziehungsfördernde und -gestaltende Maßnahmen zur Verfügung.
Die Pflegedienstleitung sichert einen qualifikationsgemäßen Kenntnisstand aller an der Pflege beteiligten Personen und gewährleistet, dass die Beziehungsgestaltung zu den MmD im multiprofessionellen Team ausreichend reflektiert werden kann.
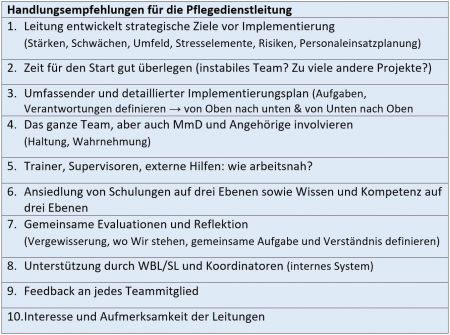
Zu diesen klar definierten Aufgaben gehört im ersten Schritt die tiefe Überzeugung und Willensbildung einen Kulturwandel in der Einrichtung gemeinsam gestalten zu wollen. Das gelingt, wenn es als strategische Ausrichtung in kleinen Schritten, systemisch gedacht und partielle Begleitung hinzugenommen wird. Ein solcher Prozess dauert mehrere Jahre. Kulturen verändern sich langsam.
Damit ist gemeint, dass die Pflegedienstleitung den gemeinsamen Weg von einer aufgabenorientierten Einstellung hin zu einer klientenorientierten Einstellung ermöglicht. Das Einbetten von Beziehungshandeln in funktionale Aufgaben wird mit dem Ziel einer bestmöglichen Übereinstimmung von Arbeits- und Lebenswelt fortlaufend reflektiert, optimiert teamunterstützend begleitet.
Untersuchungen zeigen ein deutliches mehr an Beziehungsqualität, wenn Pflegende hierzu jeweils zusätzliche fünf Minuten je Dienst bewusst aufbringen können.
→ Hierbei ist nicht das Was entscheidend, sondern vielmehr das Wie.
Wie können Rahmenbedingungen für eine professionelle Pflegebeziehung geschaffen werden?
Wie kann ein Kontext geschaffen werden für offene Situationen, mit Spielräumen & Flexibilität für situationsoffenes Reagieren?
Wenn das Team befähigt ist, einen Perspektivenwechsel vorzunehmen und die Welt aus Sicht der MmD betrachten kann, erhöht sich die Chance auf den Aufbau einer tragfähigen Beziehung.
Das Team benötigt hierzu Rahmenbedingungen um den persönlichen Ausgangspunkt
(→ Annahmen über MmD) reflektieren zu können. Die Selbstwirksamkeit der pflegebedürftigen Menschen wird so im zweiten Schritt wahrgenommen und durch gezielte Angebote der Interaktion dem MmD erfahrbar gemacht.
Menschen unterscheiden sich in ihrem unterschiedlichen Ausmaß an dem hierfür notwendigen Einfühlungsvermögen, das als eine angeborene Persönlichkeitskomponente aufgefasst werden kann.
Einfühlungsvermögen oder Empathie besteht aus dem Prozess der Wahrnehmung, Erkennen, Mitfühlen und helfend eingreifen, was schnell und unbewusst abläuft.
Einfühlendes Verhalten erfordert eine Minderung der inneren und äußeren Stressoren, da andernfalls Minderleistungen im Bereich des einfühlenden Verhaltens zu erwarten sind.
Erste Aufgabe ist, die kritische Überprüfung von Alltagsroutinen in Bezug auf mögliche versteckte Stresselemente.
Wie lassen sich pflegenahe u. pflegeferne arbeitsintensive Spitzen entzerren.
(Pflege- und Arztvisiten, Medikamentenmanagement, Durchfälle, Mahlzeitensituation, Sturz, Notfall, „Frau Meier ist weg“)?
Erheben Sie im Team gemeinsam das empfundene Stressniveau und benennen Stressfaktoren aus der körperlichen Arbeitsbelastung wie z. B. dem Heben, Tragen oder Bücken.
Benennen Sie die psychischen und seelischen Belastungen wie z. B. die Hektik sowie Druck aus erhöhtem Arbeitsaufkommen, Leiden, Tod, Angst und Hilflosigkeit.
Benennen Sie die psychischen und seelischen Belastungen wie z. B. die Hektik sowie Druck aus erhöhtem Arbeitsaufkommen, Leiden, Tod, Angst und Hilflosigkeit.
Benennen Sie die psychosozialen oder gruppenspezifischen Belastungen wie mögliche Team- und Rollenkonflikte, Antipathien, Teamdynamiken, Angehörigenbeschwerden und unterschiedliche Sichtweisen von Pflege- und Betreuungsphilosophien.
Demenzpflege ist nur möglich, wenn die Arbeitsbelastung als „normal“ beschrieben wird → = normal erlebte Belastungsintensität.
Im Zentrum des Pflegeprozesses steht nicht mehr die Planung, sondern die Entwicklung einer Verstehenshypothese im Rahmen einer gemeinsamen Fallbesprechung des Pflege- und Betreuungsteams.
Für diesen Prozess benötigt das Pflege- und Betreuungsteam geeignete Möglichkeiten für den gemeinsamen Austausch und Reflektion. Bewusstwerden eigener Fähigkeiten und Wirkung in der Beziehungsgestaltung geschieht am besten in Teamarbeit. Wissensbestände/ Unterstützungs- und Bildungsbedarfe werden erkannt, definiert und ausgetauscht.
Das Ermöglichen von Supervision, ausreichende Besprechungszeiten, kollegiale Fallberatung, nachfragen, Zeit für Gespräche einräumen, zeitnah auf Bedürfnisse reagieren und gezielt Rückmeldungen geben sorgt dafür, dass sich Haltung und Ziele erst entwickeln können.
Pflegende werden in Abhängigkeit ihrer Erfahrung zur Selbststeuerung und Selbstverantwortung angeleitet. Führung zielt darauf ab, dass Pflegende das tun können, was fachlich wichtig und erforderlich ist, damit sie ihre Arbeit als sinnvoll und erfreulich erleben können.
Empfohlen wird für alle Mitarbeiter, die an der Versorgung von MmD beteiligt sind, eine kontinuierliche Schulung von Grundwissen und Auffrischungen zum Thema Demenz.
Eine Fachkraft mit gerontopsychiatrischer Zusatzqualifikation soll für jeden Einsatzbereich das jeweilige Team begleiten.
Darüber hinaus soll eine Führungskraft auf der Ebene des Managements alle gerontopsychiatrischen Aktivitäten koordinieren und für die fachliche Weiterentwicklung der Gesamteinrichtung Sorge tragen. Der zusätzliche Einsatz eines sogenannten „Demenzberaters“ als Vermittler zwischen Pflegenden, Angehörigen und den Betroffenen selbst, hat sich bewährt und kann empfohlen werden.
Für diese Aufgaben der professionellen Beziehungsgestaltung werden Kompetenzen, Fachwissen sowie deren kontinuierlicher Entwicklung vorausgesetzt.
Spezifisches Wissen hinsichtlich der Bedeutung von Interaktion und Kommunikation bei MmD stellt das Basiswissen aller Mitarbeiter der Einrichtung dar.
Das Pflege- und Betreuungsteam sollte über ein Wissen über unterschiedliche Demenzformen, Phasen des Verlaufs, Persönlichkeitsmerkmalen, Lebensgeschichte, kognitiven, funktionalen, sozialen und emotionalen Fähigkeiten wie Ressourcen verfügen.
Pflegefachkräfte verfügen darüber hinaus über aktuelles Fachwissen zur Mitwirkung bei medizinischer Diagnostik und medikamentöser Therapie bezüglich der Beobachtung von Wirkung und Nebenwirkung, v. a. hinsichtlich des Verhaltens.
Pflegende werden sich nur dann den Empfehlungen öffnen können, wenn ihnen ständig vermittelt wird, dass ihre arbeitsbezogenen Bedürfnisse ausreichend Berücksichtigung in Fortbildungen finden. Sie müssen dabei den Eindruck gewinnen, dass sie von den neuen Impulsen in ihrer alltäglichen Arbeit profitieren werden, z. B. in Gestalt einer deutlichen spürbaren Arbeitserleichterung bzw. Stressminderung.
Nicht jeder Pflegende besitzt die Bereitschaft zur Handlungs- und Entscheidungsfreiheit. Dieser Anteil fühlt sich schnell überfordert, wenn von ihnen selbstständige Entscheidungen und Handlungen erwartet werden. Diese Mitarbeiter fühlen sich sicherer, wenn sie ihre Arbeiten gemäß Vorgaben erledigen können. Dies sollte bei der Organisierung der Handlungen und der Milieugestaltung Berücksichtigung finden.
Bedingt der vorhandenen Ressourcen, täglicher Herausforderung und Erwartungshaltungen wird seitens der Führungskräfte meist vorschnell nach Lösungen vor allem für die „Dokumentation“ gesucht, welche die Führungskräfte, Prüfbehörden, Träger und Management zufriedenstellen sollen.
Ein auf Funktionalität, Risikomanagement und Haftungsvermeidung ausgerichtetes Pflegemanagement gefährdet das Person-Sein der Betroffenen und reduziert sie zu sicher versorgten Objekten.
Es muss darauf aufmerksam gemacht werden, dass sich Einrichtungen, aber auch Aufsichts- und Kontrollbehörden von einer auf Sauberkeit, Ordnung und Kontrolle geprägten Pflegekultur zu lösen haben.
Auch wird keine Prüfbehörde in die notwendigen Rahmenbedingungen für eine Beziehungsgestaltung „Haltung“ wie Qualität hineinprüfen können. Die Organisationsentwicklung erfolgt sowohl von „oben nach unten“ wie auch von „unten nach oben“ um ein Konzept erstellen und leben zu können.
So lange das derzeitige System "Hamsterrad" eifrig bedient wird, kann sich nichts ändern.
Die schwierigste Aufgabe besteht darin, ein bewusstes STOPP bzw. einen NEUANFANG zu setzen, um dieses "Hamsterrad" anzuhalten.
Erst wenn der Alltag die Umsetzung dieses Expertenstandards zulässt, wenn sich also Theorie und Praxis im Einklang befinden, kann eine demenzspezifische Lebenswelt entstehen, die Wohlbefinden bei den MmD und
Arbeitszufriedenheit bei den Mitarbeitern hervorruft. Durchaus, auch eine politisch-gesellschaftliche Aufgabe.
Diesen Standard als Ansatz für einen NEUANFANG und evidenzbasiertes Instrument der Organisations- und Teamentwicklung zu sehen, kann nicht nur die Beziehungsqualität bei MmD steigern, sondern auch die Mitarbeiterzufriedenheit.
Veröffentlicht:

Kommentare
Einen Kommentar schreiben